Pijnprotocol bij oncologische patiënten
Pijn: VAS score >3 wordt als indicatie voor pijnstilling gezien (denk aan evaluatie VAS score na voorschrijven pijnmedicatie)
Achtergrond
Matige tot ernstige pijn komt voor bij 64% van de patiënten met vergevorderde stadia van kanker. Pijn bij patiënten met kanker kan worden veroorzaakt door directe (door)groei van de tumor c.q. metastasen (70%), diagnostische procedures, behandelingen zoals chirurgie, radiotherapie of chemotherapie (20%) of bijkomende factoren (bijv. obstipatie, decubitus, spierspasmen, infectie).
Behandeling oorzaak
Bedenk bij iedere patiënt of de oorzaak van de pijn causaal aan te pakken is, bijvoorbeeld door: drainage abces, radiotherapie, hormoon-/chemotherapie, ander matras, fysiotherapie.
Pijnbestrijding volgens WHO-ladder
Vertraagde afgifte (oxycontin/morfine/fentanyl):
Specifieke contra-indicaties opiaten
Bijwerkingen van opioïden
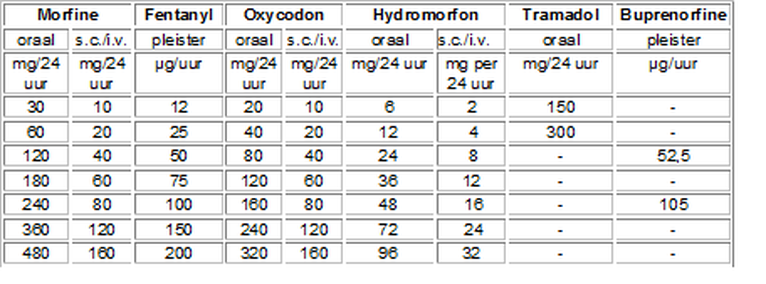
Omrekentabel opioïden bij opioïdrotatie:
Pijn: VAS score >3 wordt als indicatie voor pijnstilling gezien (denk aan evaluatie VAS score na voorschrijven pijnmedicatie)
Achtergrond
Matige tot ernstige pijn komt voor bij 64% van de patiënten met vergevorderde stadia van kanker. Pijn bij patiënten met kanker kan worden veroorzaakt door directe (door)groei van de tumor c.q. metastasen (70%), diagnostische procedures, behandelingen zoals chirurgie, radiotherapie of chemotherapie (20%) of bijkomende factoren (bijv. obstipatie, decubitus, spierspasmen, infectie).
Behandeling oorzaak
Bedenk bij iedere patiënt of de oorzaak van de pijn causaal aan te pakken is, bijvoorbeeld door: drainage abces, radiotherapie, hormoon-/chemotherapie, ander matras, fysiotherapie.
Pijnbestrijding volgens WHO-ladder
- Paracetamol, NSAID (terughoudend beleid bij trombopenie met NSAID’s)
- Stap 1 + zwak opiaat (tramadol) à wordt in de palliatieve fase in principe overgeslagen
- Stap 1 + sterk opiaten p.o./transdermaal
- Sterke opiaten i.v.
Vertraagde afgifte (oxycontin/morfine/fentanyl):
- Orale therapie heeft de voorkeur:
- Als geen snel effect noodzakelijk is, wordt bij een patiënt die nog geen morfine gebruikt gestart met oxycodon mga 2dd 10mg oraal.
- Bij matig ernstige pijn dosis met 25-50% ophogen, bij ernstige pijn met 50-100%.
- Bijwerkingen: dosis met 25-50% verlagen of opioïdrotatie.
- Subcutane of intraveneuze toediening (niet effectiever dan oraal, wel een sneller effect):
- Morfine, fentanyl en oxycodon kunnen parenteraal worden toegediend. Er is geen verschil tussen subcutane en intraveneuze dosering.
- Bij een patiënt die niet eerder een opioïd heeft gebruikt, wordt gestart met een bolus van 5 mg morfine bij subcutane toediening en 2 mg morfine bij intraveneuze toediening, gevolgd door continue toediening van 1 mg morfine per uur.
- Met stappen van 50% verhogen of verlagen
- Indien een patiënt reeds opiaten gebruikte; zie tabel 1 voor dosisaanpassing.
- Bij onvoldoende effect wordt de dosering opgehoogd en niet het dosisinterval verminderd.
- Een combinatie van verschillende sterk werkende opioïden voor de onderhoudsbehandeling wordt niet aanbevolen.
- Altijd direct laxantia starten bij start opioïden.
- De dosering van doorbraakmedicatie bij orale medicatie bedraagt 10-15% van de 24-uurs dosering van het langwerkende opioïd van de patiënt en kan zo nodig herhaald worden.
- De werking begint na 20-30 minuten, is maximaal na 60-90 minuten en houdt ca. 4 uur aan.
- Indien >3x per 24 uur doorbraakmedicatie nodig is: 24-uurs dosering met 50% verhogen
- Indien onderhoudsbehandeling wordt opgehoogd: doorbraakmedicatie evenredig ophogen.
- Indien de patiënt een voedingssonde heeft: morfine of oxycodon via de sonde toedienen.
Specifieke contra-indicaties opiaten
- Aandacht bij reeds bestaande bewustzijnsdaling ivm risico op ademhalingsdepressie, obstipatie en stapeling bij nierfunctiestoornissen.
- Morfine kan beter niet worden gegeven bij een leverinsufficiëntie of bij een eGFR <50 ml/min. In dat geval zijn fentanyl of hydromorphon goede alternatieven.
- Bij cachectische patiënten wordt het gebruik van fentanylpleisters afgeraden.
Bijwerkingen van opioïden
- Obstipatie (40-70%), misselijkheid (21-32%), braken (10-15%), sufheid (14-29%), droge mond (13-25%). Jeuk, urineretentie, cognitieve stoornissen , myoclonieën, insulten, ademdepressie.
- Bijwerkingen morfine bij parenterale toediening minder vaak dan bij orale toediening.
- De bijwerkingen van fentanyl transdermaal zijn gelijk aan die van morfine. Alleen obstipatie en (mogelijk) sedatie komen wat minder vaak voor.
- Indien de bijwerkingen niet op eenvoudige wijze te behandelen zijn, moet dosisverlaging, opioïdrotatie of verandering van toedieningsweg worden overwogen.
- Misselijkheid en sufheid bij opioïden meestal alleen eerste 48-72 uur na starten, hiervoor instructie en symptomatische behandeling.
- Bij onvoldoende werking of teveel bijwerkingen: ene opioïd door een ander vervangen.
- Wanneer opioïdrotatie wordt toegepast in verband met bijwerkingen is het aan te raden om in principe terug te gaan tot 75% van de equi-analgetische dosis (zie tabel), behalve bij omzetting naar fentanyl (dan 100%).
- Wanneer opioïdrotatie wordt toegepast vanwege onvoldoende analgetisch effect, kan de equi-analgetische dosis worden gegeven.
Omrekentabel opioïden bij opioïdrotatie:
Neuropathische pijn
Op basis van effectiviteit hebben tricyclische antidepressiva een lichte voorkeur, maar deze hebben (zeker bij >70 jaar) meer kans op bijwerkingen. TCA’s worden voornamelijk hepatogeen geklaard en anti-epileptica renaal.
- Amitriptyline of nortriptyline: start 10-25 mg p.o. voor de nacht, zo nodig op te hogen met stappen van 25 mg per 3-7 dagen tot maximaal 75 mg voor de nacht. Let op: amitriptyline zorgt voor meer sufheid dan nortriptyline en wordt daarom ’s avonds gegeven.
- Gabapentine: start 1dd 300mg (1dd 100mg bij ouderen), dagelijks verhogen met 100-300mg per dag tot 3dd 300mg. Daarna om de dag met 300mg verhogen tot voldoende effect of tot maximaal 3600 mg per 24 uur. Bij nierfunctiestoornissen moet de dosering worden aangepast.
- Pregabaline: startdosis 2 dd 75 mg, afhankelijk van de bijwerkingen op te hogen per twee dagen met 150 mg per dag tot maximaal 2 dd 300 mg. Bij nierfunctiestoornissen moet de dosering worden aangepast.
Verder belangrijk te melden
- Angst voor verslaving dient geen overweging te zijn bij het (niet) voorschrijven van opioïden bij patiënten met kanker en pijn. Patiënten moeten hierover worden voorgelicht.
- Er zijn geen aanwijzingen dat behandeling met opioïden in op geleide van de pijn getitreerde doseringen leidt tot levensverkorting.
- Opioïden moeten alleen worden gebruikt ter behandeling van pijn en dyspnoe. Indien sedatie wordt nagestreefd, moet palliatieve sedatie met midazolam worden ingezet.
- Sinds 2008 geldt de wettelijke regeling dat patiënten, die langer dan twee weken een stabiele dosis van opioïden gebruiken, een motorvoertuig mogen besturen.
Bron: Oncoline
Samenstelling:
A. Westgeest, arts-assistent
F. Toonen, internist-oncoloog
April 2018